Ka shumë metoda diagnostikuese që përdoren nga kardiologët në procesin e zbulimit të problemeve të zemrës, dhe Holteri EKG është një nga më të përdorurat.
Duke përdorur këtë metodë, meren informacione të vlefshme për mënyrën se si funksionon zemra e pacientit, nëse ajo ka rritëm të rregullt apo përshpejtohet përderisa ai është i angazhuar në aktivitete normale të përditshme.
Nëse ju ose dikush afër jush duhet të vizitoni së shpejti një kardiolog , me siguri do të jeni të interesuar se si të përgatiteni për një Holter EKG.
Çfarë është një EKG e zemrës?
Një EKG ose elektrokardiograma është një metodë diagnostike pa dhimbje, e sigurt dhe jo invazive në të cilën sinjalet elektrike të zemrës regjistrohen në letër ose shikohen në kompjuter.
Zakonisht EKG bëhet në zyrën e mjekut dhe regjistrimi nuk zgjat shumë, ndaj ndonjëherë është e vështirë të vërehen devijime në punën e zemrës, sepse mund të ndodhë që problemi të mos jetë aktiv në atë moment.
Çfarë është një EKG Holter?
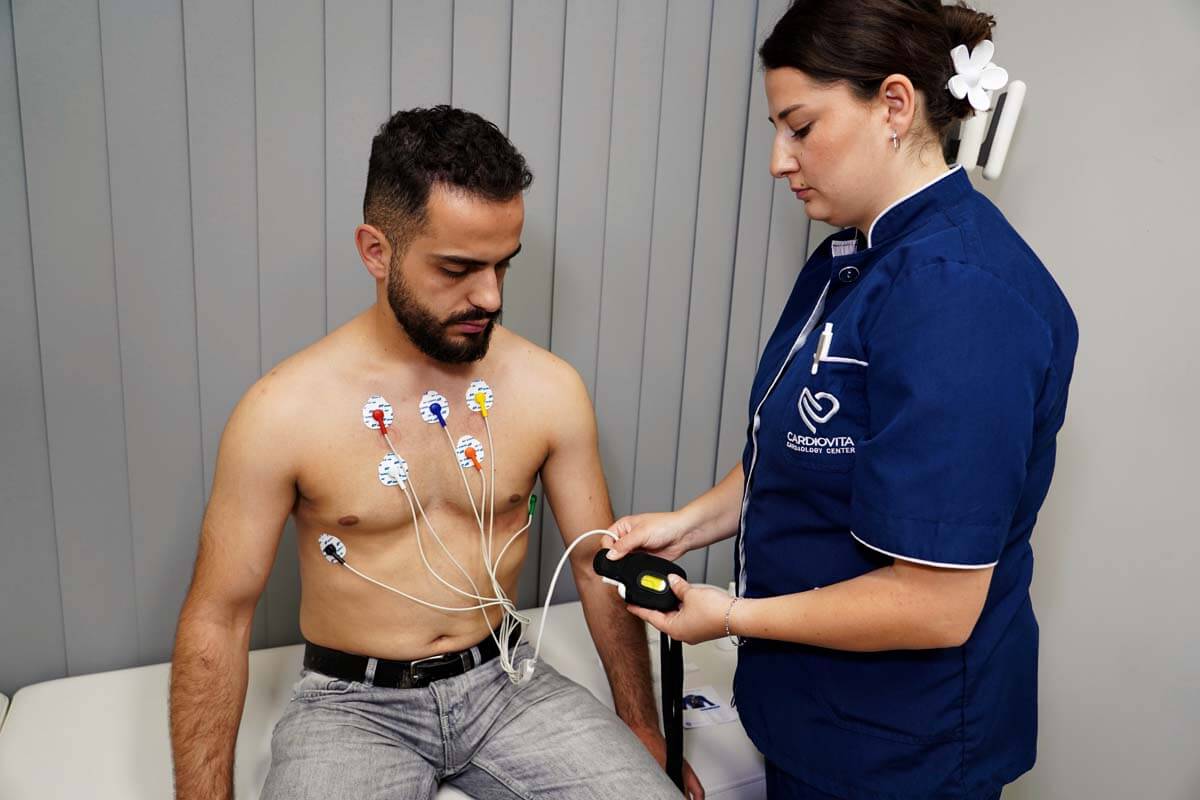
Një Holter është në fakt një pajisje me madhësinë e një celulari, e cila lidhet me elektroda dhe detyra e saj është të regjistrojë aktivitetin elektrik të zemrës për një periudhë të gjatë kohore, nga 24 orë në 72 në varësi të nevojës.
Holter EKG e zemrës është një metodë diagnostike pa dhimbje, e sigurt, jo invazive, ndaj pacientët nuk duhet të kenë frikë nëse u rekomandohet.
Mjeku do t’i sugjerojë këtë metodë pacientit nëse EKG-ja e zakonshme nuk mund të zbulojë parregullsi në punën e zemrës dhe nevojitet një kohë më e gjatë për të regjistruar dhe monitoruar aktivitetin e zemrës.
Kandidatët më të zakonshëm për një holter janë pacientët të cilët në momente të caktuara ndjejnë se zemra e tyre po punon në mënyrë të parregullt ose kanë periudha të fikëti ose disa simptoma të tjera që ngrenë dyshimin për ekzistencën e sëmundjeve të zemrës.
Kur rekomandon mjeku një holter zemre?
Ka shumë arsye pse mjeku juaj mund të rekomandojë këtë metodë diagnostikuese. Ndër më të zakonshmet janë:
- palpitacionet
- rrahjet e zemrës
- puls i shpejtë
- marramendje
- të fikët
- humbja e vetëdijes
- Frymëzenja
- dhimbje gjoksi
Të gjitha këto simptoma në fakt i përkasin simptomave të sëmundjeve kardiovaskulare dhe për këtë arsye është shumë e rëndësishme që mjekët fillimisht të kontrollojnë gjendjen e zemrës.
Pacientëve që kanë pasur një atak në zemër ose kanë ndonjë lloj sëmundjeje të zemrës, shpesh u rekomandohet një holter në mënyrë që kardiologu të ketë njohuri për gjendjen e zemrës dhe se si ajo po i përgjigjet terapisë.
Monitorimi i efekteve të terapisë tek njerëzit me aritmi të diagnostikuara gjithashtu nuk mund të jetë efektiv pa një holter kardiak.
Si të përgatitemi për të mbajtur një Holter EKG?
Duke lexuar rreshtat e mëparshëm, tashmë keni bërë shumë përgatitje. Ju patë avantazhet e kësaj metode diagnostike dhe mësuat se është jo invazive, e sigurt dhe pa dhimbje!
Kjo është shumë e rëndësishme për të hyrë me lehtësi në këtë metodë.
Në diten e vendosjes se Holterit preferohet te bëni dush , pasi nuk do të mund ta bëni këtë derisa të keni holterin e zemrës në trup. Nuk është e vështirë për ta hequr, por vështirë se do të jeni në gjendje ta rifusni siç duhet pas një dushi.
Një teknik i trajnuar do të vendosë Holterin dhe do ta heqë pajisjen kur të ktheheni në zyrë pas 24 orësh ose më shumë, në varësi të udhëzimeve të kardiologut.
Meshkujt shpesh duhet të rruajnë zonën e gjoksit në mënyrë që elektroda të mund të ngjiten në trup.
Pasi të vendosen elektrodat, ato lidhen me pajisjen me tela, të cilët mund t’i lidhni rreth belit. Holteri dhe elektroda nuk do të vihen re as nën rroba.
Nëse është e nevojshme, tekniku duhet t’ju shpjegojë çdo dyshim që keni në lidhje me përdorimin e pajisjes, sepse është në interesin e të gjithëve që regjistrimi të jetë i suksesshëm.
Gjatë mbajtjes së holterit është e nevojshme të mbani një regjistër aktivitetesh. Ju duhet të shkruani atë që keni bërë gjatë asaj periudhe, dhe veçanërisht duhet të shkruani dhe të përshkruani nëse ndjeni ndonjë shqetësim. Duke krahasuar ditarin dhe informacionin nga holteri, kardiologu do të marrë një pamje më të madhe të gjendjes suaj.
Çfarë të presësh pas Holterit?
Pasi të hiqet Holteri juaj , mjeku juaj analizon rezultatet dhe regjistrin tuaj të aktivitetit dhe bën një diagnozë ose ju referon për teste të mëtejshme.
Ndonjëherë të dhënat e marra në këtë mënyrë do të jenë të mjaftueshme për një diagnozë, kështu që do t’ju rekomandohet terapia dhe shpeshtësia e kontrolleve kardiake.